GI-Blutungen: Behandlungsrichtlinien
Das klinische Bild gastrointestinaler Blutungen ist durch den Blutverlust über eine Blutungsquelle im Gastrointestinaltrakt (GI-Trakt) gekennzeichnet. Die Blutung entleert sich in das Ösophagus-, Magen- oder Darmlumen. Obere gastrointestinale Blutungen treten weitaus häufiger als untere gastrointestinale Blutungen auf. Chronische gastrointestinale Blutungen haben zumeist eine geringe Blutungsaktivität und können sich allein durch Blutbildveränderungen oder einen positiven Hämoccult-Test bemerkbar machen. Akute gastrointestinale Blutungen haben meist eine höhere Blutungsaktivität und führen oft zu Kreislaufdysregulation bis hin zum Volumenmangelschock. Intraabdominelle Blutungen aus parenchymatösen Organen (Leber, Milz, Niere, Dünn- oder Dickdarmmesenterium) treten zumeist posttraumatisch (stumpfes Bauchtraume, Messerstichverletzung, Polytrauma) oder durch Ruptur von Hämangiomen oder Gefässaneurysmen auf. Hier entleert sich die Blutung nicht in den GI-Trakt sondern in die freie Bauchhöhle.
| Obere gastrointestinale Blutung (Ösophagus, Magen, Duodenum) | Untere gastrointestinale Blutung (Dünndarm, Dickdarm, Rektum) |
| Ösophagusvarizen, Magenulkus, Duodenalulkus, Blutung aus Pankreasgang oder Hauptgallengang | Angiodysplasie des Dünndarms, Dünndarmtumore, Angiodysplasie des Kolons, Divertikelblutungen des Kolons, Tumorblutungen bei Kolonkarzinom oder Rektumkarzinom, Hämorrhoiden |
Leitsymptome
- Anämie
- Blässe, Schwindel, Abdominalschmerzen
- Hämatemesis (Bluterbrechen)
- Teerstuhl (Kontakt des Blutes mit Magensäure, obere GI-Blutung)
- Meläna (Blutbeimengung zum Stuhlgang, meist untere GI-Blutung)
- Hämatozechie (hellrote Blutauflagerungen auf dem Stuhlgang, untere GI-Blutung)
Abschätzung der Blutungsintensität
| Blutungsintensität | Symptome, Substitutionsbedarf |
| Chronische Blutung | 1-2 Blutkonserven / Monat, oder positiver Hämoccult-Test |
| Akute Blutung | Blutdruckabfall, Hämoglobinabfall, Schockzeichen |
| Kritische Blutung | > 4 Erythrozytenkonzentrate pro Tag |
| Massive Blutung | > 6 Erythrozytenkonzentrate pro Tag |
Obligate Diagnostik der GI-Blutung
- Anamnese (Ulkusanamnese ? Begleiterkrankungen ?, Medikamenteneinnahme ?)
- klinische Untersuchung
- rektale Untersuchung
- Bestimmung von Blutbild, Serumwerten, Gerinnung, Blutgruppe
- Vorstellung des Patienten beim I. Dienst (Facharzt) oder Oberarzt
- V.a. obere GI-Blutung: Ösophago-Gastro-Duodenoskopie
- V.a. untere GI-Blutung: Rektoskopie / Koloskopie
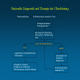 Flussdiagramm: Diagnostik- und Therapie für der Ulkusblutung
Flussdiagramm: Diagnostik- und Therapie für der Ulkusblutung
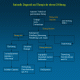 Flussdiagramm: Diagnostik und Therapie der oberen GI-Blutung
Flussdiagramm: Diagnostik und Therapie der oberen GI-Blutung
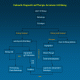 Flussdiagramm: Diagnostik und Therapie der unteren GI-Blutung
Flussdiagramm: Diagnostik und Therapie der unteren GI-Blutung
Fakultative Diagnostik der GI-Blutung
- Angiographie, ggf. Embolisation des blutenden Gefässes (Voraussetzung: ausr. Blutungsintensität)
- Sellinck-Passage (Dünndarmtumor ?)
- Kontrasteinlauf (Dickdarmstenose ?)
- intraoperative Endoskopie
- Erythrozytenszintigraphie (Voraussetzung: ausr. Blutungsintensität)
Therapie der gastrointestinalen Blutung
Die Therapieoptionen sind in den obigen Flowsheets zusammengefasst. Die endoskopische Blutstillung (Unterspritzen mit Sklerosierungsagens, Fibrinkleber, Argon-Plasma-Koalgulation) ist die anzustrebende Primärbehandlung. Explorative Laparotomien ohne vorherige Blutungslokalisation sind nur in der absoluten Notfallindikation (massive GI-Blutung) im Ausnahmefall indiziert. Dann kann auch eine intraoperative Endoskopie erfolgen. Blutende Dünn- oder Dickdarmtumore sollten reseziert werden. Angiodysplasien des Dünn- oder Dickdarms, die trotz endoskopischer Blutstillung rezidivierend bluten, sollten mit Segmentresektionen des entspr. Darmabschnittes behandelt werden. Bezüglich der Therapie des blutenden Magen- oder Duodenalulkus siehe entsprechendes Kapitel.
Therapie der intraabdominellen Blutung
Intraabdominelle Blutungen aus parenchymatösen Organen stellen meist eine Notfall-Operationsindikation dar. Milzrupturen sollten, besonders bei Kindern und Jugendlichen, möglichst milzerhaltend (Polresektionen, Argon-Plasmakoalgulation, Spray-Koalgulation) versorgt werden. Bei zentralen Milzrupturen mit Beteiligung des Milzhilus erfolgt eine Splenektomie. Leberparenchymblutungen (traumatisch, Ruptur eines Hämangioms) sollten vorzugsweise nach vorausgegangener Darstellung der Lebergefäßanatomie (Angiographie, ggf. Embolisation) erfolgen. Bei profusen Blutungen ist oft ein Pringle-Maneuver (Umschlingen des Lig. hepatoduodenale, temporäres Unterbrechen des arteriellen und Pfortaderblutflusses) erforderlich. Ist die Blutung chirurgisch nicht stillbar, kann ein "Packing" der Leber mit Bauchtüchern erfolgen, die sekundär wieder entfernt werden müssen. Erfolgt eine Zuverlegung eines Patienten mit vorausgegangenem Packing, ist vor dem Depacking eine Angiographie zur Darstellung der Lebergefässanatomie und ggf. Embolisation anzustreben. Bei intraabdominellen Blutungen aus parenchymatösen Organen und Laparotomie ist ein Aufsaugen des intraabdominellen Blutes mit einem "Zell-Saver" und Retransfusion des gewonnenen Eigenblutes vorzunehmen, sofern keine Kontraindikation, insbesondere der V.a. eine bakterielle Kontamination, besteht.