Magen- und Duodenalulkus
Klinische Einteilung, Pathogenese
Ein Magen- oder Duodenalulkus wird histologisch als Schleimhautdefekt aufgefasst, der über die Lamina muscularis mucosae der Darmwand hinausgeht. Ulzera ventriculi finden sich hauptsächlich im Bereich des Antrums und der kleinen Kurvatur des Magens, Ulzera duodeni sind meist im Bulbus duodeni lokalisiert. In letzter Zeit wird der Befall von Magen- und Duodenalschleimhaut durch den Helicobacter pylori an zentraler Stelle im Entstehungsmechanismus der Ulkuskrankheit gesehen. Die Pathogenese der Ulkuskrankheit war lange Zeit unklar. Pathogenetische Faktoren werden wie folgt angegeben:
| Ulkus ventriculi | Ulkus duodeni |
| Agressive Faktoren | Agressive Faktoren |
| Säure | Säure |
| Helicobacter pylori Infekt (70%) | Helicobacter pylori Infekt (90%) |
| Durchblutungsmangel | Motilitätsstörung ? |
| Rauchen | Rauchen |
| Duodenogastrischer Reflux | |
| Nichtsteroidale Antirheumatika | Nichtsteroidale Antirheumatika |
| Antrale Stase | |
| Defensive Faktoren | Defensive Faktoren |
| Schleimhautprotektion | |
| Durchblutung |
Bei Patienten mit Duodenalulzera liegt in 95% eine H. pylori-Infektion vor, bei Patienten mit Magenulkus in 75% der Fälle. Von der Gesamtzahl der H.-pylori-infizierten Patienten entwickeln nur ca. 10% ein "peptisches" Ulkus, sodass weitere Kofaktoren in der Ulkuspathogenese vermutet werden. Die Ulkuskrankheit findet sich häufiger bei Patienten mit niedrigem Bildungsniveau und unteren Einkommensklassen, und diese Häufung findet sich interessanterweise auch bei der H.-pylori-assoziierten Erkrankung und beim Magenkarzinom. Trotzdem gilt der Grundsatz "Ohne Säure kein Ulkus" weiterhin. Nahezu alle Ulzera können unter konsequenter Säuresuppresionstherapie zur Abheilung gebracht werden. Die Ulkusrezidivrate ist unter konsequenter Langzeitmedikation gering.
Epidemiologie
In den letzten hundert Jahren haben sich grosse Variationen in der Prävalenz des peptischen Ulkus ergeben. Zwischen 1900 und 1960 wurde das Ulkus duodeni relativ häufiger, und das Magenulkus wurde vermehrt bei älteren Patienten beobachtet. Seither scheint die Inzidenz des Ulkus duodeni rückläufig zu sein, aber die Häufigkeit der zur Behandlung kommenden Ulkuskomplikationen hat nicht abgenommen. Als Grund für die Abnahme der Ulkuskrankheit wird das sog. Kohortenphänomen (Patienten z.B. aus der Kohorte der zwischen 1920 und 1930 geborenen weisen währen ihrer Lebenszeit einen höheren Befall an H. pylori auf als z.B. die zwischen 1930 und 1940 geborenen) angenommen. 5-10 % der Gesamtbevölkerung entwickeln ein peptisches Ulkus während ihrer Lebensspanne.
- Inzidenz 0.3 / 100000 / Jahr
- Altersgipfel 50-70 Jahre
- Geschlecht Männer > Frauen
- Geographie Gehäuftes Auftreten: Schottland, Norwegen, England, Afrika (nur Männer), Indien
Spontanverlauf: Die Spontanabheilungsrate von Ulzera beträgt ca. 25-30 %.
Mögliche Komplikationen:
siehe:
Ulkusperforation, Ulkusblutung, Magenausgangsstenose
Prästationäre Maßnahmen (Hausarzt):
Basis-OP-Vorbereitung, Bariumbreischluck, Endoskopie
Obligate Diagnostik
Ösophago-Gastro-Duodenoskopie, Magen: Ulkus-PE, CLO-Test Bariumbreischluck
 Digitalvideo: Endoskopie bei Magenulkus mit Z.n. Ulkusblutung AVI-Video
Digitalvideo: Endoskopie bei Magenulkus mit Z.n. Ulkusblutung AVI-Video
Fakultative Diagnostik
Bei Verdacht auf Ulkusperforation: Abdomenübersicht im Liegen und im Stehen, Thoraxüberichtsaufnahme.
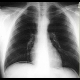 Abbildung: Freie Luft unter dem Zwerchfell bei Ulkusperforation (Quelle: MRI)
Abbildung: Freie Luft unter dem Zwerchfell bei Ulkusperforation (Quelle: MRI)
Zur Therapiekontrolle nach chirurgischer Therapie eignet sich die Magensekretionsanalyse und Magen-pH-Metrie.
Magenulzera müssen bis zum Beweis des Gegenteils (Entnahme repräsentativer Biopsien) wie ein Karzinom behandelt werden. Nicht abheilende Magenulzera müssen erneut biopsiert werden.
siehe auch Videoclip: Endoskopisches Bild des Magenulkus
AVI-Video
Therapie [Chirurgie]
Indikation: Nur bei therapieresistenten, auch unter maximaler Säuresuppression nicht abheilenden Ulzera oder bei chronisch rezidivierenden Ulzera oder bei mangelnder Patientencompliance
- Ulkus ventriculi: Standardtherapie ist die distale Magenresektion nach Billroth I
- Ulkus duodeni: Standardtherapie ist die proximal gastrische Vagotomie (PGV)
Die PGV kann laparoskopisch vorgenommen werden.
Therapie [Internistisch]
Indikation: Immer Therapie der ersten Wahl. Die Auswahl der Säuresupressionskomponente ist nicht standardisiert. Die Therapiedauer sollte zunächst 4 Wochen betragen. Unter Omeprazol heilen nahezu alle Ulzera ab, das Medikament ist aber bezüglich Langzeitnebenwirkungen am schlechtesten untersucht. Die alleinige Gabe eines Antazidums ist in der Regel nicht ausreichend, da zu hohe Dosen gegeben werden müssen.
Säuresuppressive Medikamente:
| Präparat | Dosis | Eingeführt | Wirksamkeit |
| H2-Antagonisten | |||
| Cimetidin [Tagamet] | 800 mg /d abends | 1977 | + |
| Ranitidin [Sostril, Zantic] | 300 mg / d abends | 1981 | ++ |
| Famotidin [Pepdul] | 40 mg / d abends | 1985 | ++(+) |
| Protonenpumpenhemmer | |||
| Omeprazol [Antra] | 20 mg / d abends | 1988 | ++++ |
Bei Helicobacternachweis:
-> Eradikation anstreben: siehe Eradikationstherapie
Rezidivprophylaxe: Bei 3 oder mehr Ulkusschüben pro Jahr empfehlenswert (z.B. Famotidin [Pepdul] 20 mg /d, Ranitidin [Sostril, Zantic] 150 mg /d). H. pylori-Status überprüfen. Die Ulkusrezidivrate nach konservativer Behandlung beträgt mit H.pylori-Eradikation 3-7%, ohne H.pylori-Eradikation ca. 65%. Ggf. Indikation zur chirurgischen Therapie erwägen.