Gallenwegs- und Gallenblasenkarzinom
Klinische Einteilung
Die überwiegende Mehrzahl der Gallenwegskarzinome sind Adenokarzinome. Die WHO unterscheidet nach den histologischen Typen
- Adenokarzinom
- papilläres Adenokarzinom
- Adenokarzinom vom intestinalen Typ
- Siegelringzellkarzinom
- Muzinöses Adenokarzinom
- Klarzelladenokarzinom
- Siegelringzellkarzinom
- Adenosquamöses Karzinom
- Plattenepithelkarzinom
- Kleinzelliges Karzinom
- Undifferenziertes Karzinom
Exogene Noxen: unklar
Endogene Noxen: chronischer Gallensteinträger ?
Präkanzerosen: unklar
Tumore im Bereich der Hepatikusgabel werden Klatskin-Tumor genannt und nach Bismuth klassifiziert. Der Typ I nach Bismuth reicht an die Hepatikusgabel heran. Der Typ II nach Bismuth beinhaltet die Hepatikusgabel, tangiert die intrahepatischen Gallengänge jedoch nicht. Beim Typ IIIa sind die Hepatikusgabel und der rechte Hauptgallengang der Leber, beim Typ IIIb die Hepatikusgabel und der linke Hauptgallengang der Leber betroffen. Typ IV beinhaltet beide Hauptgallengänge und die die Hepatikusgabel.
Fast alle Patienten mit Gallenblasenkarzinom haben Gallensteine. Besonders hoch ist das Erkrankungsrisiko bei Porzellangallenblase (60 %), weswegen hier die Indikation zur elektiven Cholezystektomie gegeben ist.
Bei ca. 1 % der elektiven Cholezystektomien wird postoperativ ein Gallenblasenkarzinom "gefunden". Bei Vorliegen eines Carcinoma in situ oder eines T1 Karzinoms wird die Cholezystektomie als ausreichende Therapie angesehen, bei höheren Tumorstadien sollte eine erneute Laparotomie und eine Leberresektion (Segmente IV b und V) sowie eine Lymphadenektomie des lig. hepatoduodenale angeschlossen werden.
Epidemiologie
- Prävalenz Männer 10. Stelle, Frauen 7. Stelle der Karzinomhäufigkeit. Das "lifelong risk", am Leber- oder Gallenwegskarzinom zu erkranken, beträgt etwa 1:76 (1.31%) beim Mann und 1:185 (0.54%) bei der Frau (www.cancer.org)
- Altersgipfel Häufigkeit steigt ab 60. Lebensjahr.
- Geschlecht Frauen > Männer
- Geographie keine Angaben
- Spontanverlauf: Keine Angaben
Metastasierung
| Peritoneum | 20% |
| Lunge | 10-20% |
| Knochen | Angabe fehlt |
| Nebenniere Haut Ovarien Milz |
Angabe fehlt |
TNM Klassifikation des Gallenblasenkarzinoms (UICC 2010)
| Bemerkungen | ||
| T1 | Tumor infiltriert lamina propria oder Muskulatur | |
| T1a | Tumor infiltriert Schleimhaut | |
| T1b | Tumor infiltriert Gallenwegsmuskulatur | |
| T2 | Tumor infiltriert perimuskuläres Bindegewebe, aber keine Ausbreitung über Serosa oder Leber |
|
| T3 | Infiltration über die Serosa oder Infiltration von Leber und / oder ein anderes Organ wie: Magen, Kolon, Pankreas, extrahepatische Gallenwege oder andere Organe | |
| T4 | Infiltration von Portalvene oder a. hepatica oder mehreren Nachbarorganen | |
| N0 | Keine regionären Lymphknoten befallen | |
| N1 | regionäre Lymphknoten befallen | |
| M0 | keine Fernmetastasen | |
| M1 | Fernmetastasen |
Stadieneinteilung des Gallenblasenkarzinoms (UICC 2010)
| Stadium Ia | T1 | N0 | M0 |
| Stadium Ib | T2 | N0 | M0 |
| Stadium IIa | T3 | N0 | M0 |
| Stadium IIb | T1, T2, T3 | N1 | M0 |
| Stadium III | T4 | jedes N | M0 |
| Stadium IV | jedes T | jedes N | M1 |
TNM-Klassifikation des Gallenwegskarzinom (UICC 2010)
| Bemerkungen | ||
| TIS | Carcinoma in situ | |
| T1 | Tumor auf Gallenweg beschränkt | |
| T2 | Tumor überschreitet die Wand des Gallenwegs | |
| T3 | Tumor infiltriert Leber, Gallenblase, Pankreas und einseitig (re/li) die Pfortader und/oder die a. hepatica | |
| T4 | Infiltration des Truncus coelicus oder der A. mesenterica sup. | |
| N0 | Keine regionären Lymphknoten befallen | |
| N1 | Regionäre Lymphknotenmetastasen | |
| M0 | keine Fernmetastasen | |
| M1 | Fernmetastasen |
Stadieneinteilung des Gallenwegskarzinoms (UICC 2010)
| Stadium Ia | T1 | N0 | M0 |
| Stadium Ib | T2 | N0 | M0 |
| Stadium IIa | T3 | N0 | M0 |
| Stadium IIb | T1, T2, T3 | N1 | M0 |
| Stadium III | T4 | jedes N | M0 |
| Stadium IV | jedes T | jedes N | M1 |
Prästationäre Massnahmen (Hausarzt):
Basis OP Vorbereitung
Symptomatik
Ein Courvoisier-Zeichen (schmerzloser Verschlußikterus mit tastbarem Gallenblasenhydrops) legt den Verdacht auf eine Gallengangsneoplasie nahe.
Obligate Diagnostik
Der überwiegende Anteil der Gallenblasenkarzinome wird erst intraoperativ entdeckt.
Thoraxübersicht;. Sonographie; ERCP; ggf. PTCD; CT Abdomen nativ und mit Kontrast; Angio-CT; ggf. Angiographie;
Tumormarker: CEA, CA19-9, CA125
Risikoprofil: Basisdiagnostik + Kreatininclearance, Leberfunktionstest
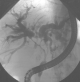 Abbildung: ERCP bei Klatskin-Tumor (Quelle: MRI)
Abbildung: ERCP bei Klatskin-Tumor (Quelle: MRI)
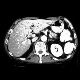 Abbildung: CT Abdomen bei Klatskin-Tumor (Quelle: MRI)
Abbildung: CT Abdomen bei Klatskin-Tumor (Quelle: MRI)
Fakultative Diagnostik
Laparoskopie mit Inspektion der Bursa omentalis und Lymphknoten-PE aus dem Ligamentum hepatoduodenale. Endosonographie;
Im Spezialzentrum: Perkutane Cholangioskopie und Gewinnung einer Histologie
Therapievorgehen [Chirurgie]
Aufklärung
Leberresektion, Darmresektionen, Anastomoseninsuffizienz, Blutung, Fremdblut, Hepatitis, AIDS, Rezidiv, Intensivpflege, Eigenblut in der Regel nicht sinnvoll, Lagerungsschaden.
Vorbereitung
Legen eines zentralen Venenkatheters. Abführen mit 1/2-1 Portion Senna z.B. [X-Prep].
Operationsverfahren
Gallenblasenkarzinom, intraoperativ erkannt:
Cholezystektomie, Lymphadenektomie im Bereich des Ligamentum hepatoduodenale und des Choledochus. Bei Tumorsitz mit anatomischer Beziehung zum Gallenblasenbett sollte eine segmentorientierte Leberresektion der Segmente IV und V (bei jüngeren Patienten) oder zumindest eine atypische Leberresektion des Gallenblasenbettes erfolgen.
Gallenblasenkarzinom, postoperativ erkannt:
Relaparotomie, Lymphadenektomie im Bereich des Ligamentum hepatoduodenale und des Choledochus. Bei Tumorsitz mit anatomischer Beziehung zum Gallenblasenbett sollte eine segmentorientierte Leberresektion der Segmente IV und V erfolgen.
Gallenwegskarzinom:
Die endoskopische Einlage eines Stents falls möglich vermeiden, um die Gallenwege nicht präoperativ bakteriell zu kontaminieren.
Die erforderliche chirurgische Therapie richtet sich nach der Klassifikation nach Bismuth.
Kriterien der Inoperabilität:
Falls eine R0-Resektion nicht erreicht werden kann, sind resektive Maßnahmen sinnlos. Zeichen der Inoperabilität sind der angiographische Nachweis des Befalls der V. mesenterica superior bzw. des Pfortadersystems oder des Truncus coeliacus.
Nachbehandlung
Komplikationsrangliste
| Typ | Auftreten (p.o. Tag) | Prävention; Behandlung |
| Nachblutung | 1-2 | engmaschige klinische Kontrolle |
| Pulmonale Insuffizienz | 2-3 | Monitoring, Röntgen |
| Pleuraerguß | 2-3 | Röntgenbild |
| Intraabdomineller Verhalt im Resektionsbett |
3-5 | Ausreichende Drainage, Sonokontrollen |
2. postoperativer Tag: Magensonde ex, schluckweise Tee, dann schrittweise Kostaufbau.
Therapieschemen [Onkologie]
Primäre Therapie
Strahlentherapie:
Palliativmaßnahme mit Aussicht auf Ansprechen auf 30-40 Gy perkutaner Radiatio in etwa der Hälfte der Fälle besonders beim Gallenwegskarzinom.
Es kann kein Standardschema empfohlen werden. Chemotherapie nur im Rahmen klinischer Studien. Regionale Chemotherapie über Port in der A. gastroduodenalis wird klinisch erprobt.
Adjuvante Therapie Wirkung nicht belegt.
Palliative Maßnahmen
Stenteinlage zur Sicherung des Galleabflusses, alternativ: PTCD;
Anhaltspunkte zur Prognose
unbehandelt oder Palliativtherapie: infaust, Wochen bis wenige Monate.
Prognostische Faktoren
R-Status nach chirurgischer Therapie, T-Stadium, N-Stadium, Tumorlokalisation, Tumordifferenzierung