Analkarzinom
Klinische Einteilung
Der Analkanal beginnt 2 cm oberhalb der Linea dentata bis zur perianalen Haut am Übergang zur behaarten Haut. Der Analkanal ist im unteren Teil von unverhorntem Plattenepithel ausgekleidet, über dem M. sphincter ani internus findet sich Übergangsepithel, darüber Zylinderepithel. Die histopathologische Einteilung erfolgt entsprechend dem Vorschlag der WHO. Man unterscheidet Karzinome des Analkanales (80%) und des Analrandes (20%).
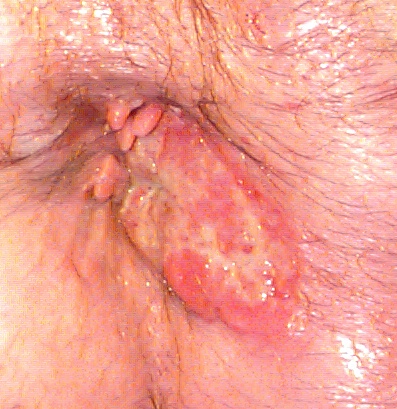 Abbildung: Histologisch gesichertes Analkanalkarzinom, klinischer Aspekt (Quelle: MRI/C)
Abbildung: Histologisch gesichertes Analkanalkarzinom, klinischer Aspekt (Quelle: MRI/C)
| Analkanal | Typ | Analrand | Typ |
| Epitheliale maligne Tumoren | verhornendes Plattenepithelkarzinom; basaloides Karzinom; nicht verhornendes Plattenepithelkarzinom; Mukoepidermoidkarzinom; Adenokarzinom vom Rektumtyp in anorektaler Fistel; undifferenziertes Karzinom; kleinzelliges Karzinom | Epitheliale maligne Tumore | Plattenepithelkarzinom; Basalzellkarzinom; malignes Melanom |
| Nichtepitheliale maligne Tumoren | Leiomyosarkom | Morbus Bowen | |
| Malignes Melanom | --- | extramammärer Morbus Paget | |
| Unklassifizierbare maligne Tumoren | --- | Nichtepitheliale maligne Tumore |
Begriffsdefinition: Morbus Bowen
Klinische Einteilung, Pathogenese
Langsam wachsendes intraepidermal wachsendes Plattenepithelkarzinom des Analregion.
Differentialdiagnose:
Pruritus ani, Psoriasis, Keratosis, Analkanalkarzinom;
Therapie [Chirurgie]
Lokale Excision der befallenen Hautpartien, ggf. Spalthautdeckung. Bei Rezidiv erneute lokale Behandlung
günstig.
Begriffsdefinition: Extramammärer Morbus Paget
Klinische Einteilung, Pathogenese
Ulceröse Hauterscheinung der Perianalregion, die histologisch durch das Auftreten von grossen, runden und hellzelligen Zellen mit grossen Kernen charakterisiert ist. Durch die Ähnlichkeit der beim Morbus Paget der Brustwarze auftretenden Zellveränderungen wurde das Syndrom von den Erstbeschreibern Darier und Couillaud als "extramammärer" Morbus Paget definiert. Häufig finden sich assoziiert Analkanal- oder Analrandkarzinome oder eine extracutane Tumormanifestation.
Differentialdiagnose:
Pruritus ani, Psoriasis, Keratosis, M. Bowen, Analkanalkarzinom, Analrandkarzinom
Therapie [Chirurgie]
Lokale Excision der befallenen Hautpartien, ggf. Spalthautdeckung. Bei Vorliegen eines Analkarzinomes kombinierte Radiochemotherapie.
günstig.
Pathogenese, Ätiologie
Exogene Noxen: Chronische Entzündungsreaktion
Endogene Noxen: Schwäche des Immunsystems
Präkanzerosen: Condyloma acuminata. Erhöhte Risikofaktoren für das Analkanalkarzinom haben HIV-positive Patienten, Homosexuelle, Patienten mit Fisteln bei M. Crohn, Z.n. Radiatio im Analbereich.
Epidemiologie
- Inzidenz 4% der anorektalen Tumoren , 4-15 Neuerkrankungen /1Mio Einwohner/Jahr
- Altersgipfel 50-70 Jahre
- Geschlecht Analkanalkarzinom: Frauen1.5-3 fach häufiger,
- Analrandkarzinom: Männer 1.5-3 fach häufiger
- Geographie keine Angabe
- Spontanverlauf: ungünstig;
Metastasierung
| Leber | 50 % |
| Peritoneum | 25 % |
| Lunge | 15 % |
TNM-Klassifikation (UICC 2012, 7.Auflage)
| TNM | Beschreibung | Ergänzungen |
| T0 | Kein Anhalt für Primärtumor | |
| Tis | Carcinoma in situ, M. Bowen, hochgradige plattenepith. intraepithel. Läsion (HISL), anale intraepith. Neoplasie (AIN II–III) | |
| T1 | Tumor <= 2 cm | |
| T2 | Tumor > 2 cm <= 5 cm | |
| T3 | Tumor > 5 cm | |
| T4 | Infiltration von angrenzenden Organen oder, beim Analrandkarzinom, Infiltration von Knochen, Knorpel, Muskulatur | |
| N0 | keine regionären LK-Metastasen | Regionäre perirektal-pelvine Lymphadenektomie mit 12 oder mehr LK und/oder inguinale Lymphadenektomie mit 6 oder mehr Lymphknoten |
| N1 | Analkanal: perirektale Lk-Metastasen (Analrand: inguinale Lk-Metastasen) | |
| N2 | Metastasen einseitig in inguinalen LK oder an der A. iliaca interna einer Seite | |
| N3 | Metastasen beidseitig in perirektalen, inguinalen oder iliakalen LK | |
| M0 | Keine Fernmetastasen | |
| M1 | Fernmetastasen |
Stadieneinteilung des Analkarzinoms nach UICC
| Stadium I | T1 | N0 | M0 |
| Stadium II | T2, T3 | N0 | M0 |
| Stadium IIIa | T1-3 | N1 | M0 |
| T4 | N0 | M0 | |
| Stadium IIIb | jedes T | jedes N | M1 |
Prästationäre Maßnahmen (Hausarzt und Proktologe):
Op-Vorbereitung
Obligate Diagnostik
Rö-Thorax; Sonographie; Endosonographie; ggf., bei ausgedehnteren Befunden, CT-Abdomen/Becken oder NMR des Beckens.
Fakultative Diagnostik
Gynäkologische Konsiliaruntersuchung (Ausschluss Zervixkarzinom, Vaginainfiltration) , Urologische Konsiliaruntersuchung mit Zystoskopie,
Tumormarker: CEA, TPA, SCC, AFP
Risikoprofil: Basisdiagnostik
Therapievorgehen (Onkologie)
Die primäre und alleinige Radiochemotherapie nach dem Nigro-Schema ist als Standardtherapie des Analkanalkarzinoms anzusehen.
Strahlentherapie:
In der Regel wird bei Vorliegen eines Tumors ohne Befall regionärer Lymphknoten eine Gesamtdosis von 50 Gy appliziert, wobei der Primärtumor und die inguinalen, iliakalen und präsakralen Lymphabflußbahnen miterfaßt werden.
Bei alleiniger Strahlentherapie sollte die tumorwirksame Dosis mindestens 60 Gy betragen, wobei eine lokale Dosiserhöhung ("Boost") empfohlen wird.
Radio/Chemotherapie:
Im sogenannten Nigro-Protokoll wird verabreicht:
Radiatio mit 40 Gy (Beckenzielvolumendosis) bzw. 50 Gy (Tumorzielvolumen)
und zusätzlich am Tag 1-5 der Strahlentherapie:
Ggf. Wiederholung der Chemotherapie in der 4. Woche der Bestrahlung.
Alleinige Chemotherapie
Keine Angabe
Therapievorgehen (Chirurgie)
Indikation zur Operation:
Abdomino-perineale Rektumamputation (Op nach Miles)
Bei primär fortgeschrittenem Tumorstadium und ungenügender Tumorrückbildung unter Radiochemotherapie kommt die abdominoperineale Rektumamputation (Op nach Miles) in Frage. Alternativ kann bei günstiger Tumorlage eine transrektale Tumorexzision indiziert sein. Die Beurteilung des Therapieansprechens der Radiochemotherapie kann durch die schlechte Differenzierbarkeit Narbe/Resttumor erschwert sein.
siehe auch:
Chirurgische Therapie des Rektumkarzinom
Prinzipien der Therapie des Kolonkarzinom
Anlage eines Anus praeter
Häufig wird aufgrund eines fortgeschrittenen Tumorstadiums oder wegen lokalen Komplikationen einer Strahlentherapie (Proktitis, Dermatitis, Stenose) die Anlage eines Anus praeter zur Passagesicherung erforderlich.
Kyrochirurgie, Laserbehandlung
Bei weit fortgeschrittenen Tumoren, schlechtem Allgemeinzustand des Patienten oder hohem Lebensalter muß eine lokale Tumorkontrolle mit Lasertherapie oder Kryochirurgie erfolgen, ggf. Anlage eines Anus praeter.
Anhaltspunkte zur Prognose
5-Jahres Überlebensraten:
- Stadium T1 - 84%
- Stadium T2 - 85%
- Stadium T3 - 65%
- Stadium T4 - 51%